先别慌,先判断是不是急症
看到宝宝皮肤突然冒出**大片红色斑块**,家长第一反应往往是“要不要马上去医院”。先问自己三个问题:
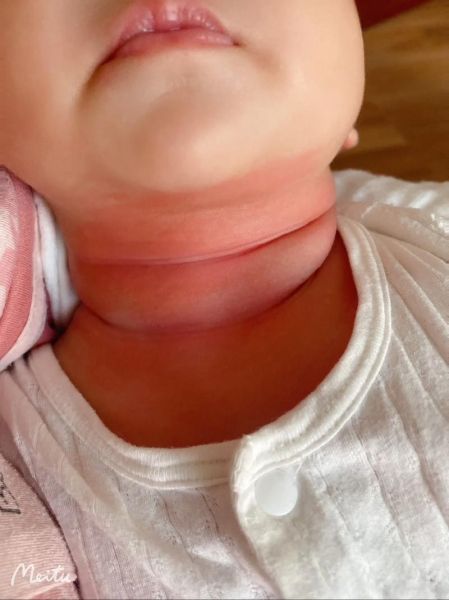
- 红色区域是否**伴随明显肿胀或发热**?
- 宝宝是否**呼吸急促、哭声嘶哑**?
- 斑块是否在**短时间内迅速扩散**?
如果任一答案为“是”,立即拨打急救电话;若都没有,继续往下看。
常见原因一:急性荨麻疹
典型特征:红色风团、边界清晰、瘙痒剧烈,来去如风。
触发因素:食物(鸡蛋、海鲜)、药物(抗生素)、冷热刺激、病毒感染。
家庭处理:
- 立刻停用可疑食物或药物。
- 用温水(32-34℃)轻擦皮肤,**避免抓挠**。
- 口服**西替利嗪滴剂**(需按体重计算剂量,遵医嘱)。
何时就医:风团持续超过24小时、伴眼睑或嘴唇肿胀。
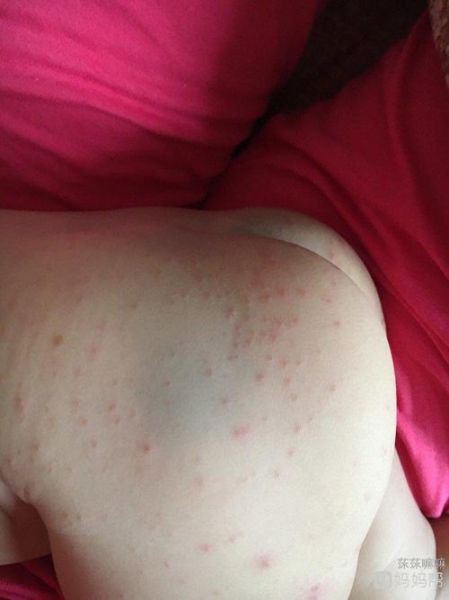
常见原因二:病毒性皮疹(如幼儿急疹)
典型特征:高热3-4天后退烧,随后**颈部、躯干出现玫瑰色斑丘疹**,不痒或微痒。
家长疑问:烧退了才出疹,是不是病情恶化?
不是,这是病毒“退出”信号,疹子2-3天会自行消退,**无需涂药**。
护理重点:
- 保持室温22-24℃,穿纯棉单层衣物。
- 多喂母乳或温水,防止高热脱水。
- 避免外出吹风,防止继发感冒。
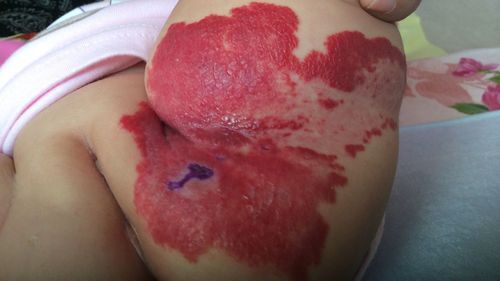
常见原因三:过敏性紫癜
关键区别:红色斑块**压之不褪色**,常对称出现在双下肢。
伴随症状:腹痛、关节肿痛、血尿。
家长疑问:只是皮肤红点,为什么要验尿?
因为紫癜可能累及肾脏,**早期尿检可发现镜下血尿**,及时干预能避免肾损伤。
就医提示:一旦确诊,需住院评估,**绝对卧床**减少紫癜反复。
家庭护理的“三要三不要”
三要:
- 要记录斑块出现时间、部位、形态变化,**拍照留存**。
- 要剪短宝宝指甲,**夜间戴小手套**防抓。
- 要选择**无香料、无酒精**的医学润肤霜,每日涂抹3-5次。
三不要:
- 不要自行涂抹**含激素或抗生素**的药膏,除非医生明确指示。
- 不要给6个月以下婴儿使用**抗组胺药**。
- 不要包裹过厚,**出汗会加重瘙痒**。
容易被忽视的“隐形诱因”
洗衣液残留:婴儿衣物需**二次漂洗**,阳光下暴晒杀菌。
新装修甲醛:红斑集中在暴露部位(脸、手),**远离装修环境**。
宠物皮屑:若家中养猫狗,红斑在宝宝接触后出现,**需隔离并清洁空调滤网**。
就医前的准备清单
去医院前,**带齐以下物品**可节省诊疗时间:
- 手机里的**皮疹照片**(按时间排序)。
- 近3天的**饮食日记**(包括奶粉品牌、辅食种类)。
- 正在使用的**所有药物**(拍照包装盒)。
- 宝宝**出生至今的疫苗记录**。
医生可能会做的检查
血常规:判断是病毒还是细菌感染。
过敏原筛查:仅适用于6个月以上反复荨麻疹宝宝。
皮肤镜:无创放大观察红斑结构,区分湿疹与真菌感染。
斑贴试验:检测接触性过敏,如金属、橡胶。
关于激素药膏的真相
家长闻“激素”色变,其实**弱效激素(如地奈德乳膏)**在医生指导下使用:
- 连续涂抹**不超过7天**。
- 仅限**局部厚涂**,不用于面部、腋下、腹股沟。
- 停药后改用**非激素药膏(如他克莫司)**维持。
拒绝激素可能导致**慢性苔藓样变**,反而更难治疗。
预防复发的长期策略
母乳喂养妈妈:暂时回避**牛奶、鸡蛋、坚果**等高敏食物,观察2周。
奶粉喂养宝宝:换成**深度水解或氨基酸配方**,至少3-6个月。
环境控制:每周用**55℃热水清洗**床品,杀灭尘螨。
肠道调理:在医生建议下补充**鼠李糖乳杆菌GG株**,降低过敏风险。

评论列表